FLESZ - Będziemy zamknięci na dłużej?
Ile dzieci z podejrzeniem lub z potwierdzonym zakażeniem zostało przyjętych do szpitala w ciągu ostatniej doby?
Dr Lidia Stopyra: – Kilkanaście.
Dużo.
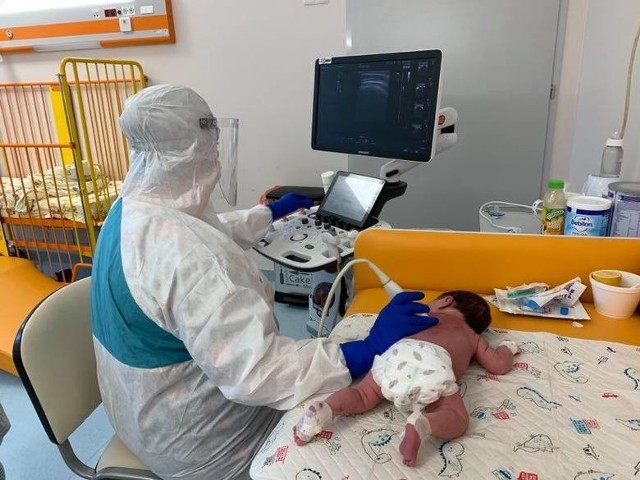
A będzie coraz gorzej. Dzieci z koronawirusem przybywa błyskawicznie. Tygodniowo trafia do nas około 60-80 małych pacjentów. Mimo, że rozszerzyliśmy bazę łóżkową, to oddział jest praktycznie cały czas pełny. Dzisiaj na 30 łóżkowym oddziale mamy 29 pacjentów. Kiedy wypisujemy jedno dziecko, na jego miejsce czeka już następne. Nie wiem jak długo uda nam się tak funkcjonować.
Jest trudniej niż podczas drugiej fali?
Zdecydowanie tak. Jesienią zachorowania narastały wolniej. Teraz jest tak, że z dnia na dzień mamy zajęte wszystkie miejsca. Robimy co możemy. Zdobyliśmy malutkie łóżeczka noworodkowe dla najmłodszych dzieci, tak by na sali pomieściło się ich więcej.
Ale same łóżka to nie wszystko. Podczas pierwszej fali brakowało sprzętu, w drugiej miejsc w szpitalach, trzecia obnażyła braki personelu.
Udało mi się stworzyć fantastyczny zespół, który od ponad roku pracuje ponad swoje siły. Oczywiście u nas też przydały, by się dodatkowe ręce do pracy, staram się jednak te braki kadrowe na swoim oddziale łatać jak tylko mogę. Jestem cały czas dyspozycyjna, kiedy brakuje kogoś do obsady dyżuru sama go biorę. Nie raz mówiłam, że samo łózko nie leczy. Najważniejsi są ludzie. Kiedy wyjeżdżam na misję do Aryki, ratujemy umierające dzieci w ekstremalnych warunkach. Bez sprzętu, bez laboratorium w szałasach czy pod gołym niebem, na drzewie wieszając kroplówki. Mimo ewidentnych braków - jak są ludzie z doświadczeniem, tę walkę nie jednokrotnie udaje się wygrać. Natomiast jak nie ma kompetentnej osoby ani łóżko, ani najlepszy sprzęt nie zadziała. Niestety w dwa miesiące nie da się wyszkolić kompetentnych lekarzy czy pielęgniarek. To zadanie na kilka, kilkanaście lat.
Jak to jest, że jeszcze całkiem niedawno myśleliśmy, że covid omija dzieci. Dziś widzimy jak bardzo mylne były te twierdzenia. W jakim stanie oraz w jakim wieku trafiają do Pani na oddział mali pacjenci?
Nie wiem skąd wzięły się te teorię. Być może przez analogię do innych chorób zakaźnych? To co również teraz obserwujemy to zmiana sposobu transmisji wirusa. Na początku pandemii uważaliśmy, że to dzieci zarażają się od dorosłych. Teraz jest zupełnie inaczej. Z naszych obserwacji wynika, ze jest zupełnie na odwrót. To dzieci z przedszkola, żłobka czy szkoły przynoszą chorobę i zarażają resztę rodziny. U nas na oddziale dominują dwie grupy małych pacjentów: Ci najmłodsi kilkumiesięczni oraz nastolatkowie z obciążeniami. Oczywiście trafiają się też maluchy w wieku żłobkowo-przedszkolnym, ale wierzę, że teraz gdy zamknięto te placówki będzie ich mniej. Na to jednak musimy poczekać jeszcze około 10 dni.
Przez ten ponad rok pracy na oddziale covidowym jaki był najcięższy przypadek z którym musiała się Pani zmierzyć?
Nie da się wymienić jednego. Przez ten rok klika takich sytuacji utkwiło w pamięci. Dzieci przekazywane na intensywną terapię, były tez trudne sytuacje związane z zespołem pocovidowym. Trafiały do nas dzieci z ciężkim przebiegiem PIMS. Jego zachorowanie zbiegło się z informacjami o śmierci dzieci ze Stanów Zjednoczonych, Francji czy Wielkiej Brytanii. To sytuacja trudna medycznie, ale też psychologicznie – te informacje docierają również do nastoletniego pacjenta i jego rodziców. Na szczęście teraz mamy już własne doświadczenia, sukcesy i jest łatwiej.
Powikłania po Covid-19. Bezsenność, zaburzenia pamięci, ból ...
Lekarze zwracają uwagę, że brytyjska odmiana koronawirusa daje inne objawy. Czy u dzieci również?
Wiosną czy jesienią na pierwszym miejscu wśród objawów zakażenia COVID-19 u dzieci były biegunki, katar, ból gardła. Rzadziej przyjmowaliśmy małych pacjentów z kaszlem, dusznością czy wysoką temperaturą. Teraz dominującym objawem u starszych dzieci jest zapalenie krtani. Te najmłodsze z kolei z zapaleniem płuc szybko się męczą, są apatyczne, nie mają apetytu, częste są przebiegi bez kaszlu. Coraz częściej musimy stosować także tlenoterapię. W badaniach obrazowych stwierdzamy masywne zmiany zapalne w płucach, mimo że dzieci nie mają typowych objawów jak kaszel czy duszność.
Nauczeni doświadczeniami wiemy, że po fali zachorowań nadejdzie fala powikłań po COVID-19
Po trzech-sześciu tygodniach od zakończenia infekcji może pojawić się tzw. zespół pocovidowy. Medycznie prawidłowa nazwa zespołu to PIMS - pediatryczny wieloukładowy zespół zapalny tymczasowo związany z zakażeniem SARS-CoV-2. Jego przebieg jest bardzo ciężki, zmiany pojawiają się w wielu narządach. Może dojść do niewydolności krążenia. Nie wiemy dokładnie co nasz czeka po trzeciej fali, bo zmienił się dominujący wariant wirusa. Być może zmieni się także przebieg PIMS. To wszystko okaże się za miesiąc. Dużo więc jeszcze przed nami.
Jaki Pani widzi scenariusz?
Nie ma gotowych scenariuszy, ale to jak dalej potoczy się sytuacja zależy w dużej mierze od nas samych. Jeśli nie nauczymy się żyć z tymi niewielkimi uciążliwościami jak dystans czy zasłanianie nosa i ust to powrót do normalności jeszcze długo będzie niemożliwy. Musimy się nauczyć podejmować mądre, przemyślane decyzje. Co z tego, że zamykamy galerie i sklepy budowlane jak dzień przed lockdownem te miejsca przeżywają oblężenie tłumów? Potrzebujemy więcej mądrej odpowiedzialności, myślenia o innych.
Apatia, kaszel, osłabienie. Powikłania po COVID-19 u dzieci....